最近、ニュースやSNSで、日本の医療の「限界」を象徴するような二つの話題が大きな注目を集めました。
一つは、入院中だった高齢の患者さんが亡くなられたことに対し、ご遺族が病院側を提訴したというニュースです。
入院中に心不全悪化し女性死亡 遺族が病院側を提訴「母親が無念の死を迎えたのでは」 おととし6月、当時89歳(※一部報道では90歳)の女性が自宅で食べ物を喉に詰まらせて兵庫県西宮市の病院に入院。その際、心不全が疑われる症状などがあったものの、医師は必要な検査をしなかったとして、遺族が「状態が詳しく把握され、適切な治療がされていれば死亡は回避できた可能性がある」と2000万円の損害賠償を求めて提訴した。(MBSニュース等の報道より要約)
もう一つは、奈良県にある近畿大学奈良病院が、深刻な医師不足を理由に、重症患者を受け入れる「救命救急センター」の指定を辞退したというニュースです。

一見すると、「適切な治療が行われたかを問う裁判」と「病院の人手不足」という、全く別の出来事に見えるかもしれません。
しかし、私たち医療現場で働く人間からすると、この二つのニュースは「全く同じ根っこ」で繋がっている、非常に深刻な問題として映ります。
大切なご家族を亡くされたご遺族が、「あの時もっと詳しく検査してくれていれば」「もっと手厚い治療があれば」と悔やみ、やり場のない悲しみを抱えるお気持ちは、医療者としても痛いほどよく分かります。
しかし一方で、こうした訴訟がニュースになるたびに、医療現場には静かな波紋が広がります。SNS上でも多くの医療従事者が、「これからは、ご高齢で体力がない患者さんであっても、訴訟を避けるために苦痛を伴う検査や延命治療を『フルコース』でやらざるを得なくなるのか」と、複雑な思いを吐露していました。
これを「防衛的医療(=訴えられないための自己防衛的な医療)」と呼びます。そして、この防衛的医療が増えれば増えるほど、現場の業務量は限界を超え、結果として「救急病院が維持できなくなる」という二つ目のニュースに直結していくのです。
この記事では、今回の裁判のどちらが正しいか、といった白黒をつけることはしません(それは司法の場で慎重に判断されるべきことです)。
ここでは、なぜ今、医療現場がこれほどまでに追い詰められているのか? 高齢の患者さんにとって「最善の治療」を決めるのがなぜ難しいのか? そして、私たちがこれからも安心して医療を受けられる地域を守るために、何を知っておくべきなのか。
現場で働く看護師の視点から、順を追って紐解いていきたいと思います。少し長くなりますが、どうか最後までお付き合いください。
音声のみはこちら↓
入院中の死亡提訴が話題になるたび、現場が静かに変わっていく
医療従事者にとって、患者さんが亡くなることは決して「ただの日常」ではありません。ご家族と同じように、私たちも「もっとできることはなかったか」と振り返り、悩みます。しかし、それが「医療ミスだ」「検査を怠ったせいだ」として裁判沙汰になるニュースが流れると、現場の空気は少しずつ、しかし確実に変わってしまいます。「明日は我が身かもしれない」という恐怖が、医療者の心に「防衛」の二文字を植え付けていくのです。
まず線引き:報道で示された事実/遺族の主張/これから争われる点

今回のニュースについて考える前に、まずは感情を少し脇に置いて、報道されている内容を整理してみましょう。ネット上では様々な意見が飛び交っていますが、私たちが知ることができるのは報道された範囲の情報だけです。
- 報道された事実:おととし6月、当時89歳(一部90歳)の女性が自宅で食べ物を喉に詰まらせて入院した。その後、容体が悪化して死亡し、死因は「心不全の悪化」とされた。
- 遺族の主張(訴状の内容):入院時に心不全が疑われる症状があったのに、医師は必要な検査をしなかった。「詳しく状態を把握し、適切な治療がされていれば死亡は回避できた可能性がある」として2000万円の損害賠償を請求。
- 病院側の対応:「訴状が届いておらず、回答は差し控える」としているため、病院側がどのような意図でその診療方針をとったのかは現時点では不明。
ここから先、裁判では「その検査は本当に当時の状況で『必須』だったのか」「検査をして治療方針を変えていれば、本当に救命できたのか」という点が、専門家の意見も交えて争われることになります。
「検査していれば助かった?」が“簡単に言えない”理由
ご家族からすれば、「エコー(超音波)検査や血液検査をして、心不全のお薬を出してくれていれば助かったんじゃないか」と思うのは当然の感情です。高校生のみなさんも、テスト前に「もっと勉強していれば点数が上がったのに」と思うのと同じような感覚で、「検査=助かるための行動」と結びつきやすいかもしれません。
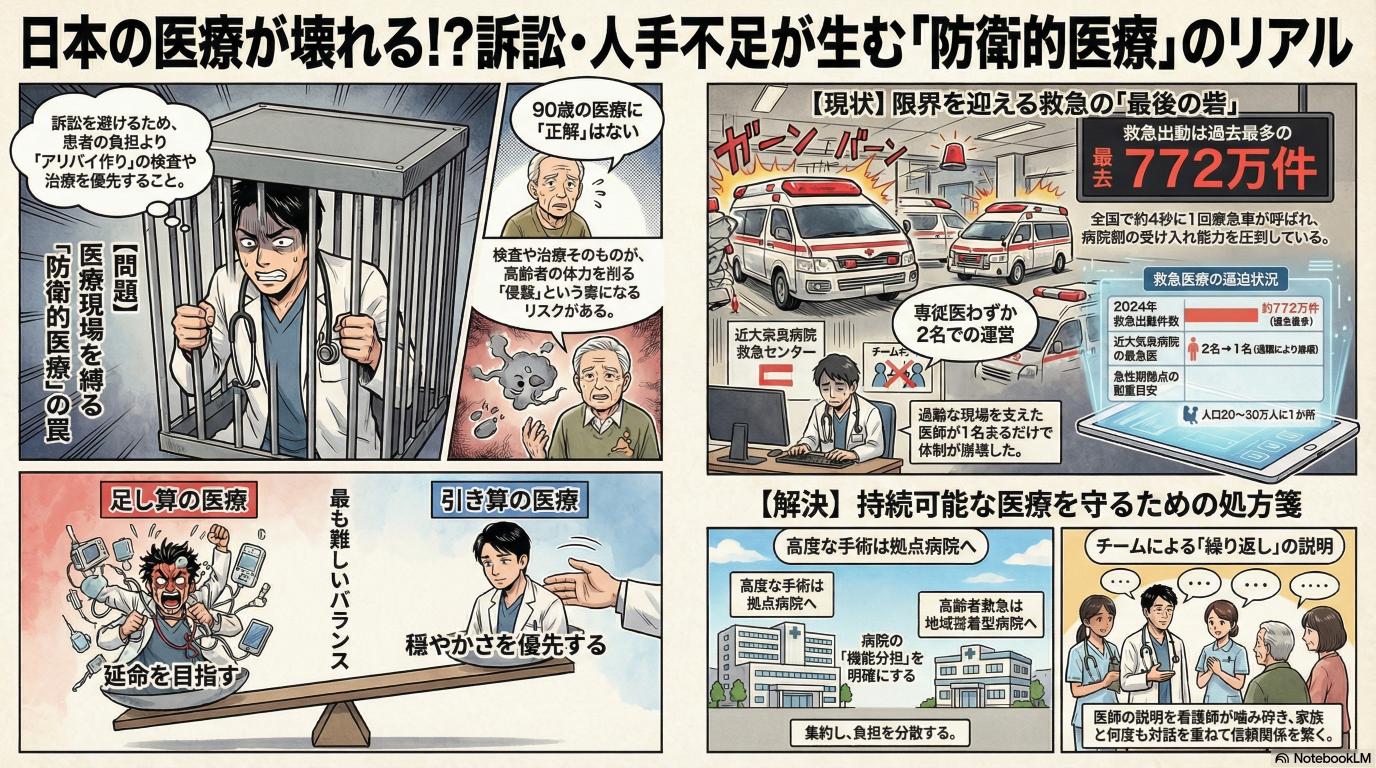
しかし、実際の医療、特にご高齢の方の医療において、「検査をすれば助かる」という足し算の法則は必ずしも成り立ちません。
検査というのは、あくまで「体の状態を知るための情報収集」です。検査結果をもとに「治療」を行うわけですが、90歳というご高齢の方の場合、「病気を治すための治療そのもの」が、体にとって耐えられないほどのダメージになることが多々あるのです。
強いお薬を使ったり、体に管を入れたりする治療は、若い人なら数日で回復しても、高齢の方にとってはそのまま命を削る結果になることがあります。「検査をして異常が見つかっても、年齢や体力を考えると強い治療はできない。それならば、無理に検査のために体を動かして苦しい思いをさせるより、今の痛みを和らげることを優先しよう」という判断を、医師が下すことは臨床現場では珍しくありません。
90歳・誤嚥・心不全悪化:臨床がグレーになりやすい条件がそろっている
今回のケースで注目したいのは、「90歳」「誤嚥(ごえん:食べ物が誤って気管に入ること)」「心不全」というキーワードです。実はこれ、医療現場において「どう治療していくか」の正解が非常に見えにくく、グレーになりやすい条件がすべて揃っている状態なのです。
心不全は「じわじわ」と「突然」が同居する
「心不全」と聞くと、心臓がピタッと止まってしまう病気だと思われがちですが、そうではありません。心不全とは、心臓のポンプ機能が弱り、全身に十分な血液を送り出せなくなって、息切れやむくみが起きる「状態」のことです。
心不全の恐ろしいところは、普段は「じわじわ」と悪くなるのに、何かのきっかけで「突然」ガクンと命に関わるレベルまで急降下することです。今回のケースでは「誤嚥」がありました。食べ物が肺に入って肺炎(誤嚥性肺炎)を起こすと、体は必死に菌と戦おうとします。その負担が、元々弱っていた心臓に限界を超えたストレスを与え、一気に心不全を悪化させることがあるのです。昨日までお話できていたのに、今日急変してしまう、ということが実際に起こり得ます。
侵襲・負担・ゴール設定——検査や治療は“足し算”だけでは決められない
医療用語で「侵襲(しんしゅう)」という言葉があります。これは、医療行為が患者さんの体に与えるダメージや負担のことです。
例えば、採血の針を刺すこと、冷たいベッドの上でCTや心エコー検査を受けるために体勢を変えること、点滴の水分を体に入れること。若い人にとっては「ちょっとしたこと」でも、極限まで体力が落ちた90歳の方にとっては、それだけで命を縮めるほどの「強すぎる侵襲」になることがあります。
だからこそ、医師や看護師は「治療のゴールをどこに設定するか」を悩みます。 「1日でも長く生きる(延命)」をゴールにするなら、苦しくても検査をして、全身に管をつなぎ、点滴を限界まで入れる「足し算の医療」になります。 しかし、「できるだけ苦痛なく、穏やかに過ごす」をゴールにするなら、あえて過度な検査や点滴を減らす「引き算の医療」が必要になります。医療の現場では、この足し算と引き算のバランスをとることが最も難しく、そして最も大切な技術なのです。
争点化しやすいのは、医療の正しさより「説明・記録・共有」
では、なぜ今回のように「引き算の医療(あるいは様子見)」が裁判に発展してしまうのでしょうか。 現場でよく直面するのは、「医療としての判断は正しかったとしても、ご家族との『認識の共有』ができていなかった」という悲しいすれ違いです。
医師の頭の中では「この年齢と状態なら、無理に心臓の検査をして負担をかけるより、誤嚥のケアをしながら穏やかに診ていくのが本人にとって一番良い(最善の医療だ)」と考えていたとします。しかし、それがご家族に「今はこういう状態だから、あえてこの検査はしません。急変するリスクもあります」と明確に説明されていなかったらどうでしょう。
ご家族からすれば「入院したんだから、あらゆる検査をして治してくれるはずだ」と信じています。そこに突然の死が訪れれば、「なぜ検査してくれなかったの!? 見殺しにされた!」と感じてしまうのは無理もありません。
裁判で問われやすいのは、「医学的に絶対的な正解だったか」というよりも、「ご家族にどこまで丁寧に説明し、同意を得て、それをカルテに記録として残していたか(インフォームド・コンセント)」というプロセスです。どんなに患者さんを想っての判断でも、この「説明・記録・共有」というコミュニケーションが抜け落ちてしまうと、このような悲しい争いを生んでしまうのです。
“やらなかった”がリスクになると、医療は防衛的に傾く

もしあなたが医師だとして、「患者さんの体力的に、このつらい検査はしない方が本人のためだ」と判断した結果、後になって「なぜ検査をしなかったのか!」と裁判で訴えられ、数千万円の賠償を求められたらどう思うでしょうか。次に別の患者さんを診る時、きっと「訴えられないために、念のため全部の検査をしておこう」と考えてしまうはずです。これが、いま日本の医療現場で急速に広がっている「防衛的医療(あるいは防衛医療)」と呼ばれる問題です。
検査・投薬を増やすほど、患者負担と合併症リスクも増える
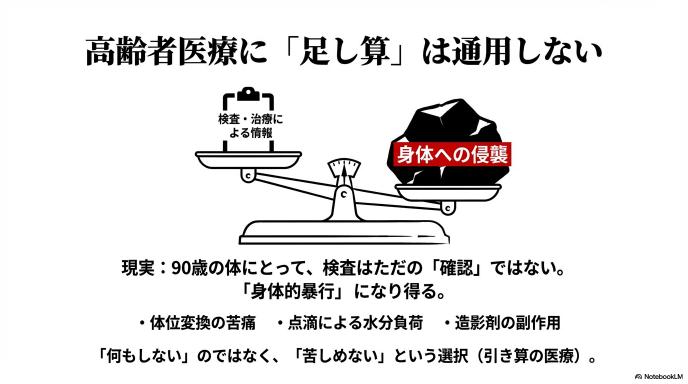
「念のため検査をしてくれるなら、患者にとっても良いことじゃないの?」と思うかもしれません。しかし、医療においては「やりすぎ」が毒になることが多々あります。
例えば、高齢の患者さんに「念のため」と毎日採血をすれば、細くなった血管はボロボロになり、内出血で腕が青あざだらけになります。「念のため」と全身のCT検査をすれば、冷たい台の上に無理な姿勢で寝かされる苦痛に加え、造影剤というお薬による腎臓へのダメージ(副作用)のリスクを背負うことになります。「念のため」とお薬を10種類も出せば、薬同士が喧嘩をして新たな体調不良(ポリファーマシー問題)を引き起こすこともあります。
医療行為には必ず「リスク(合併症や副作用)」が伴います。若い体力のある人なら耐えられても、90歳のご高齢の方にとっては、その「念のための医療」が、かえって命を縮める決定打になりかねないのです。
それでも増やしたくなる——訴訟・炎上が現場判断を縛る瞬間
頭では「この患者さんには過剰な検査は負担になるだけだ」と分かっていても、現場の医師たちは「フルコースの検査・治療」を選ぶ圧力に晒されています。
なぜなら、「過剰な検査をして患者さんが苦しんだこと」で訴えられることは滅多にないのに、「検査をしなくて患者さんが亡くなったこと」は『見落としだ!』と訴えられやすいという、いびつな構造があるからです。
SNSで「病院に殺された」と炎上したり、数千万円の訴訟を起こされたりするリスクを想像すれば、医師が萎縮するのは当然です。医師も一人の人間であり、自分の生活や家族、そして築き上げてきたキャリアがあります。「訴えられて人生を壊されるくらいなら、患者さんが多少しんどい思いをしてでも、ガイドライン通りにすべての検査をやって『私はやるべきことをやりました』というアリバイを作ろう」。そんな悲しい決断を、現場の空気が強要しているのです。
結果として、医療資源の使い方が「安全側」一択になっていく

この「防衛的医療」が当たり前になると、どうなるでしょうか。
本来ならゆっくり休ませてあげるべき高齢の患者さんに対し、点滴の量を厳密に管理し、毎日採血をし、心エコーやCTを繰り返し、少しでも異常があれば専門医を呼ぶ……。結果として、1日あたり数万円から10万円以上もかかるような、超・濃厚な急性期医療が行われることになります。
これでは、看護師は本来必要のない「念のための検査」の準備や対応に追われ、本当に手をかけるべきケア(食事の介助や、体を拭いてあげること、ご家族との対話)に時間が割けなくなります。そして何より、病院のベッドとお金(医療費)という限られた「医療資源」が、訴訟対策のために湯水のように消費されていくことになります。
そのしわ寄せは、救急の最前線に来る:772万件の現実

防衛的医療によって病院のベッドが「念のための入院」や「念のための過剰な治療」で埋まり、医療スタッフが疲弊していくと、その巨大なしわ寄せは真っ先に「救急医療」へと向かいます。
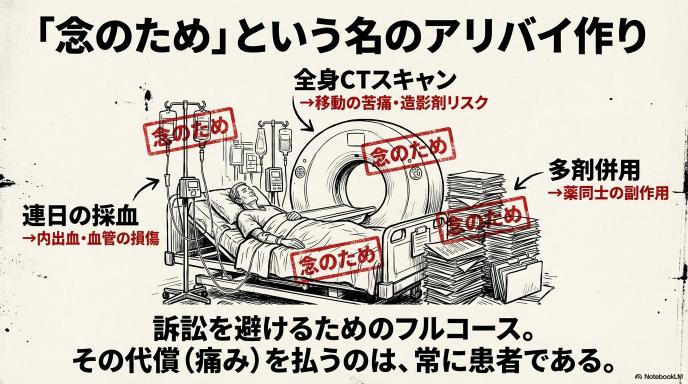
全国の救急出動は過去最多の約772万件——“来る量”がまず多い
消防庁の発表によると、2024年(令和6年)の全国の救急出動件数は約772万件となり、過去最多を更新しました。単純計算で、日本全国で約4秒に1回、救急車が呼ばれていることになります。
超高齢社会を迎え、「自宅や介護施設で急に具合が悪くなる高齢の方」が爆発的に増えています。これだけ圧倒的な人数の患者さんが次々と病院へ運ばれてくる「来る量が多すぎる」状態が、今の日本の日常です。
本来であれば、地域の小さな病院や、かかりつけ医が対応できるケースも多いはずです。しかし、「何かあった時に訴訟になるのが怖いから、うちのような小さな病院では診られません。設備の整った大きな総合病院へ行ってください」と断られてしまうケースも増えています。これもまた、防衛的医療がもたらす弊害の一つです。
受け皿の柱である救命救急センターが、維持できない局面に入っている
次々と運ばれてくる重症患者さんを「最後の砦」として受け入れているのが、三次救急と呼ばれる「救命救急センター」です。しかし今、この巨大な受け皿が、音を立てて崩れ始めています。
圧倒的な患者数に加え、訴訟リスクに怯えながら「絶対にミスが許されない、100点満点の医療」を24時間365日求められ続けるプレッシャー。現場の医師や看護師の心身の疲労は、とうの昔に限界を突破しています。
「このままでは、救急医療そのものが維持できない」。 そんな悲鳴が、ついに具体的な「崩壊」の形となって表れたのが、次にお話しする近畿大学奈良病院のニュースなのです。
近畿大学奈良病院の辞退が突きつけたもの:「最後の砦」は人でできている

防衛的医療によるベッドの圧迫と、過去最多の救急出動。この二つの重圧が限界を超えたとき、地域医療に何が起きるのか。その恐ろしい現実を突きつけたのが、奈良県にある近畿大学奈良病院が「救命救急センター」の指定を辞退したというニュースです。病院という立派な建物があっても、最新の医療機器があっても、そこで働く「人」がいなくなれば、医療は一瞬にして止まってしまいます。
今年度だけでも約3300人を受け入れてきた現場が、体制維持で限界
近畿大学奈良病院の救命救急センターは、今年度すでに約3300人もの患者さんを受け入れてきました。単純計算で1日に約10人弱ですが、ここは風邪や腹痛の患者さんが歩いてくる場所ではありません。意識不明の重体や、交通事故で大けがを負った人など、今すぐ命を繋ぎ止めなければならない重症患者さんが運び込まれる「最後の砦」です。 これだけの数の命と向き合い続ける現場は、まさに野戦病院のような凄まじい緊張感に包まれています。現場の医師や看護師たちは、自らの睡眠時間や家族との時間を削り、文字通り身を粉にしてこの3300人という数字を支えてきました。
専従医2名で回してきたが、1名退職で「いよいよ追い込まれた」
報道を見て多くの医療従事者が絶句したのは、この過酷な救急現場を「専従医(救急専門の医師)わずか2名」で長年回してきたという事実です。 もちろん、他の科の専門医もサポートに入っていたはずですが、救急の司令塔となる医師が2人しかいない状況で、24時間365日の体制を維持することがどれほど異常な状態か、想像できるでしょうか。今回、そのうちの1人が定年退職を迎えることになり、ついに「これ以上は安全な医療を提供できない」と辞退を決断せざるを得なくなりました。どんなに強い使命感があっても、医療者の自己犠牲だけで成り立つシステムには、必ず終わりが来ます。
“一施設の問題”に見えて、実は地域全体のリスクになる

「一つの病院が救急をやめても、他の病院があるから大丈夫だろう」と思うかもしれません。しかし、現実はそんなに甘くありません。 近畿大学奈良病院が受け入れていた年間数千人の重症患者は、今後、周辺の別の救急病院(奈良県総合医療センターなど)に運ばれることになります。しかし、受け入れ先の病院もすでに余力はありません。「5日に1回は夜中も一睡もできない当直勤務をしている」という限界スレスレの状態で、さらに他の病院の患者さんを背負うことになれば、今度はその病院のスタッフが倒れてしまいます。 これはドミノ倒しと同じです。一つの大きな病院が救急から離脱することは、地域全体の医療が連鎖的に崩壊していく引き金になりかねない、非常に危険なサインなのです。
ここで政策の話:急性期拠点は「人口20〜30万人に1」—ただし“目安”
このように、現場のマンパワーが底をつき、訴訟リスクにも怯える中、国(厚生労働省)もただ手をこまねいているわけではありません。2040年の超高齢社会を見据え、医療の形を根本から作り直そうとする議論が進んでいます。そのキーワードが「機能の集約」と「役割分担」です。
「一律の基準」にしないで、地勢・交通・患者フローで柔軟に決めるべき
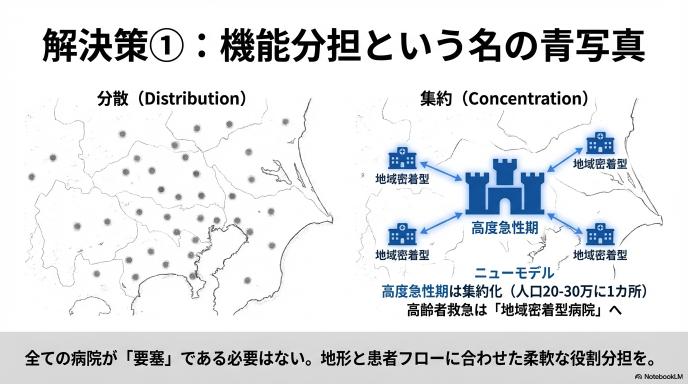
現在、国が議論している方針の中に、「高度な急性期医療(重症患者の手術や救命)を行う拠点病院は、人口20〜30万人に対して1か所程度に集約する」という考え方があります。 あちこちの病院が無理をして救急や手術をやるのではなく、医師や設備を一つの大きな病院にギュッと集めて、そこで確実に重症患者を救おうという狙いです。
しかし、日本病院会の相澤会長などが指摘するように、これを「日本全国どこでも同じ基準」で当てはめるのは危険です。山間部や離島など、次の病院まで車で何時間もかかる地域で「人口が少ないから」と拠点病院をなくしてしまえば、助かる命も助かりません。数字だけの机上の空論ではなく、地域の地形や交通事情、実際の患者さんの流れ(フロー)をしっかり見て、柔軟にルールを決める必要があります。
これから重要になるのは「地域密着型病院」の機能整理(高齢者救急・地域急性期・在宅連携)
大病院に高度な機能を集約する一方で、これから最も重要になってくるのが、私たちの身近にある「地域密着型病院」の役割です。 実は今、救急車で運ばれる人の多くは、大手術が必要な若者ではなく、「肺炎を起こした」「ご飯が食べられなくなった」「転んで骨折した」という高齢の患者さんです。こうした方々に必要なのは、全身に管をつなぐような過酷な集中治療(大病院の役割)ではなく、点滴やリハビリをしながら穏やかに回復を待ち、難しければ苦痛を取り除くケアをする医療です。
「高齢者の急変には、地域の病院がしっかり対応し、そのまま在宅医療や介護施設への復帰をサポートする」。このような役割分担(機能整理)が明確になれば、大病院の救急医が疲弊して辞めてしまうことも、過剰な延命治療で訴訟トラブルが起きることも減らしていくことができます。
機能転換・縮小・撤退を、国と自治体が一体で支える仕組みが要る
しかし、病院に対して「明日から役割を変えてください」と言っても、すぐにできるものではありません。「うちは昔から手術も救急もやってきた」というプライドを持つ病院もありますし、役割を変えるには莫大な資金やスタッフの再教育が必要です。
だからこそ、地域の中で「あなたの病院はリハビリと高齢者救急に特化してください」「こちらの病院は高度な手術に集中してください」という話し合い(地域医療構想)を進め、機能の転換や、場合によっては病院の縮小・統合を、国や自治体が補助金などで強力にバックアップする仕組みが絶対に必要です。医療の最前線を守るためには、現場の頑張りだけでなく、こうした政治や行政の「制度の支え」が不可欠なのです。
では看護の現場で何を積み上げるか:争点を減らす“運用”の話
国や地域の大きな仕組みづくりを待っている間にも、目の前には次々と患者さんが運ばれてきます。過酷な現場と訴訟リスクの板挟みの中で、私たち医療従事者、特に患者さんに最も近い場所にいる看護師は、どのようにして「患者さんの安全」と「現場の身の安全」を守っていけばよいのでしょうか。その鍵となるのが、日々の業務の中での「運用(仕組みづくり)」です。
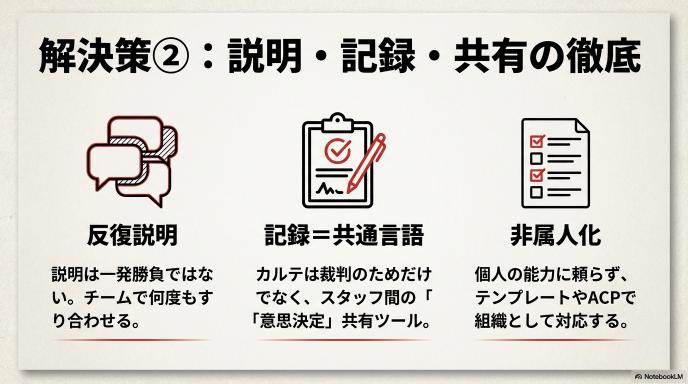
説明は「一回の完璧」より「チームで繰り返す設計」
今回の提訴ニュースでも争点になりそうなのが、「家族への説明が十分だったか」という点です。しかし、医療現場の現実は、主治医がご家族を呼んで1時間かけて完璧な説明を1回すれば済む、という単純なものではありません。
ご家族は「大切な人が急に入院した」というパニック状態にあります。そんな時に難しい医療用語を並べられても、頭の半分も理解できないのが普通です(高校生のみなさんも、極度の緊張状態では先生の話が全く頭に入ってこないのと同じです)。「あの時、先生はこう言っていたけれど、本当は違ったんじゃないか」という後からの不信感は、この「1回限りの説明」から生まれやすいのです。
だからこそ、私たち看護師の出番です。医師からの説明が終わった後、ベッドサイドで「先生のお話、難しかったですよね。要するにこういうことなんですが、分からないところはありましたか?」と噛み砕いて確認する。そして、翌日も、その次の日も、面会に来られたご家族に「今日も少し熱が続いていますが、昨日お話しした通り、お薬で様子を見ていますよ」とこまめに、繰り返し伝える。 「一回の完璧な説明」を目指すのではなく、チーム全体で「何度も繰り返し情報をすり合わせる設計」にすることが、結果的に「そんな話は聞いていない!」という悲しいすれ違いを防ぐ最大の防御になります。
記録は“裁判のため”だけではなく、申し送りと意思決定のための共通言語
「説明した」「同意を得た」といっても、それが頭の中にあるだけでは、第三者には証明できません。だからこそ「カルテの記録」が命綱になります。
しかし、記録は単に「裁判で訴えられた時のアリバイ作り」のために書くのではありません。24時間365日動いている病院では、朝、昼、夜で担当する看護師や当直の医師が次々と入れ替わります。もし夜中に90歳の患者さんが急変した時、夜勤の看護師がカルテを見て「ご家族とは、過剰な延命治療(心臓マッサージなど)はしない方針で合意がとれている」という記録がしっかり残っていれば、迷わず「苦痛を和らげるケア」に専念できます。
逆に、この記録が曖昧だと、夜勤スタッフは「念のため全力で心臓マッサージをして、気管に管を入れる」という、ご本人が望まないかもしれない壮絶な救命処置をせざるを得なくなります。記録とは、患者さんの尊厳を守り、現場のスタッフが迷わず正しい行動をとるための「共通言語」なのです。
家族対応は属人化させない:テンプレ・チェックリスト・同席ルール
「あの看護師さんは説明が上手いからトラブルにならないけれど、別のスタッフだとクレームになる」。これでは組織として持ちこたえられません。個人の能力に頼ること(属人化)をやめ、誰が対応しても一定のレベルでコミュニケーションがとれる仕組みが必要です。
たとえば、「高齢者が入院した際には、『昨日まで元気でも、ちょっとした肺炎や誤嚥をきっかけに、数日で突然亡くなるリスクが常にある』ということを必ず初期説明の書類(テンプレート)に盛り込む」。 あるいは、「医師から重要な病状説明(急変時の対応など)をする時は、必ず看護師が同席して、ご家族の反応や理解度をチェックリスト形式で記録に残す」。 このように、ルールを定めて組織全体で徹底していくことが、結果として防衛的医療による過剰な検査を減らし、「ご本人にとって一番良い医療」を自信を持って提供できる土台になります。
まとめ:訴訟と逼迫の時代に、地域医療を壊さずに守る視点

ここまで、高齢患者さんの死亡提訴ニュースと、救命救急センターの辞退という二つの出来事を通じて、日本の医療現場がいかにギリギリのバランスの上に成り立っているかを見てきました。
個別事案の是非は司法へ、地域の仕組みは私たちの議論へ
ネットのニュースを見ると、「検査をしなかった病院が悪い!」「いや、90歳で2000万円も請求する家族がおかしい!」といった、どちらかを叩くような意見が目につきます。しかし、医療現場にいる人間からすると、個別の事案について外から善悪を決めることは不可能だと感じます。当時の詳細なデータやご家族とのやりとりは、裁判という公的な場で慎重に紐解かれるべきものです。
私たちが本当に目を向けるべきなのは、特定の誰かを責めることではなく、「なぜこういう事態が起きてしまうのか」という背景です。訴訟を恐れるあまり「念のための過剰な検査」が蔓延し、そのしわ寄せで救急病院がパンクして「本当に助けられる命が助けられなくなる」。この負の連鎖を止めるための仕組みづくりこそが、いま日本全体で議論すべきテーマなのです。
「説明・記録・共有」と「機能分担」の両輪がないと、現場は持たない
では、どうすればこの危機を乗り越えられるのでしょうか。答えは二つの両輪を回すしかありません。
1つは、現場レベルでの「説明・記録・共有」の徹底です。患者さんやご家族と医療者が「この年齢で、この状態なら、どこまで治療するのが幸せか(アドバンス・ケア・プランニング:人生会議)」を日頃からよく話し合い、納得した上で医療を進めていくこと。これにより、不信感から生まれる訴訟リスクを減らします。
もう1つは、国や地域レベルでの「病院の機能分担」です。「すべての病院で何でも診る」という時代は終わりました。高度な手術は大きな拠点病院に集約し、ご高齢の方の急な肺炎や心不全は地域密着型の病院がしっかり受け止め、落ち着いたら住み慣れた家や施設へ帰す。この役割分担を、私たち市民も理解し、協力していく必要があります。
医療は、病院と患者さん・ご家族とが信頼し合って初めて成り立つものです。「訴訟」という言葉が飛び交い、互いに牽制し合うような社会では、誰も幸せになりません。もし、あなたの大切な人が倒れた時、あるいはあなた自身が年老いて病院のベッドに横たわった時。本当に必要な医療を、誰もが安心して受けられる未来を残すために——。このニュースが、私たち一人ひとりの「医療との付き合い方」を見つめ直すきっかけになればと願っています。

参考元一覧
この記事の執筆にあたり、以下の報道・公式資料等を参考にしています。(※各リンク先は執筆当時のものです)
- TBS NEWS DIG(MBSニュース):入院中に心不全悪化し女性死亡 遺族が病院側を提訴「母親が無念の死を迎えたのでは」適切な治療受けられなかったか 兵庫・西宮市
- 裁判所(公表資料):医事関係訴訟の統計
- 日本医療安全調査機構:2024年 年報 医療事故調査・支援センター(PDF)
- 日本循環器学会(JCS):2025年改訂版 心不全診療ガイドライン(PDF)
- nippon.com(消防庁統計速報):救急出動件数が過去最多更新:2024年は約8万件増の772万件
- 読売テレビニュース(YouTube):「いよいよ追い込まれてしまった」高齢化による医師不足 近畿大学奈良病院が救命救急センター辞退届
- GemMed:「人口20-30万人に1か所の急性期拠点機能病院」はあくまで目安とせよ、地域密着型病院の機能論議を進めよ—日病・相澤会長
- 厚生労働省:新たな地域医療構想策定ガイドラインについて(地域医療構想及び医療計画等に関する検討会 資料)

コメント