最近、X(旧Twitter)で、ある訪問診療医の投稿が大きな議論を呼びました。 「独居で認知症の患者さんの家を訪問したところ、排泄物の失敗が重なって部屋の衛生状態が崩壊していたため、同行した看護師と一緒に緊急で大掃除を行った」という内容です。
この投稿に対し、「医師の枠を超えた支援に感動した」「目の前の困窮を救う素晴らしい対応」といった称賛の声が数多く寄せられました。しかし一方で、医療・介護の現場を知る同業者たちからは「高額な公費(税金や保険料)が投入されている医療職がそこまでやるべきなのか」「これが“当たり前”になると、他の現場が持続できなくなる」といった切実な懸念や批判も相次ぎ、激しい賛否両論が巻き起こっています。
なぜ、目の前の患者さんを救うための“善意の行動”が、ここまで意見を二分することになったのでしょうか?
この記事では、訪問看護など在宅ケアの現場に携わる視点から、この話題の背景にある「在宅介護のギリギリの現実」と、医療・介護保険における「制度の線引き」、そして私たちが直面するかもしれない“親や自分の将来の衛生問題”にどう備えればよいのかをわかりやすく整理していきます。
どちらの意見が正しいかをジャッジするのではなく、この出来事をきっかけに「日本の在宅ケアが抱える構造的な限界」と「誰もが安心して暮らすための仕組みづくり」について、一緒に考えてみませんか?

音声のみはこちら↓
「ドアを開けたら異臭が…」話題の投稿が浮き彫りにした在宅ケアの限界点

今回のSNSでの議論は、決して特殊な一例を切り取ったものではありません。訪問医療や介護の現場が日々直面している「在宅ケアが限界を迎える瞬間」を、非常にリアルな形で社会に突きつけました。その背景には、いくつかの複雑な要因が絡み合っています。
独居と認知症が重なる恐怖。一気に進む「衛生環境の崩壊」
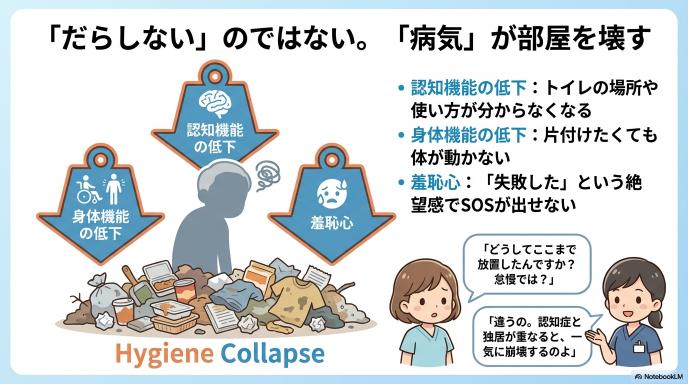
高齢になり一人暮らしを続ける中で、認知症が進行し、そこに尿や便の失禁といった「排泄トラブル」が重なると、生活環境はあっという間に崩壊します。 ここで強くお伝えしたいのは、「部屋が排泄物で汚れている=だらしがない、不潔な性格だから」では決してないということです。認知症によってトイレの場所や使い方が分からなくなったり、身体機能の低下によって間に合わなくなったりする「疾患と機能の限界」が根本にあります。本人も「どうしていいか分からない」「片付けたいのに体が動かない」と、深い混乱と絶望の中にいることがほとんどなのです。
「限界なら施設へ」は通用しない?在宅を強いられる複雑な事情
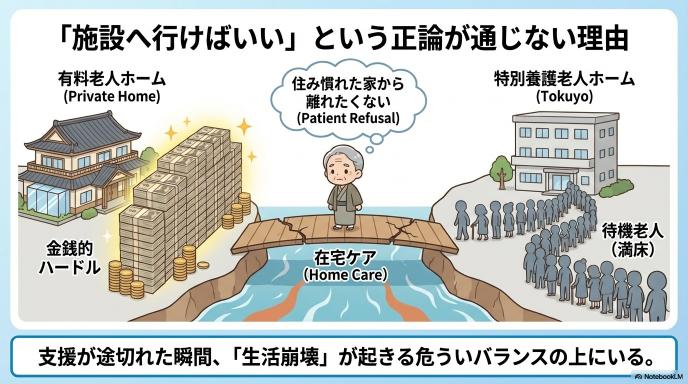
このような状況を知ると、多くの方は「そこまで悪化しているなら、早く施設に入ればいいのに」と感じるかもしれません。しかし、現実はそう簡単ではありません。 まず、「住み慣れた家から離れたくない」というご本人の強い希望が壁になることが多々あります。また、金銭的な余裕がなく民間の有料老人ホームには入れない一方で、費用負担の少ない特別養護老人ホーム(特養)は常に長い待機列ができている自治体が少なくありません。地域によっては、すぐに介入できる介護サービス自体の空きがないこともあり、「施設に入りたくても、家で耐えざるを得ない」という状況が生まれてしまうのです。
看護師から見たリアル。これは決して「他人事」ではない
訪問看護など、在宅医療に関わるスタッフの視点から見ると、今回の投稿にあったような「ドアを開けたら異臭が立ち込め、衛生面が保てていない状況」は、決してテレビの中だけのショッキングな出来事ではありません。超高齢社会の日本において、いつでも、どこでも、誰の身にでも起こり得る「日常の延長線上にあるリスク」です。支援が少しでも途切れたり、必要なサービスが行き届かなかったりすれば、あっという間に「生活の崩壊」が起きてしまう危うさの上に、いまの在宅ケアは成り立っています。
称賛と批判が殺到。真っ二つに割れた「3つの論点」を整理する
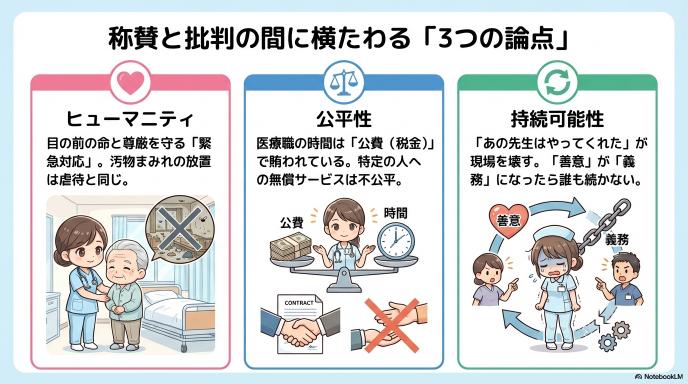
この話題に対して、なぜこれほどまでに世間の声が真っ二つに割れたのでしょうか。それは「どちらが100%正しいか」という問題ではなく、医療者としてのヒューマニティ(人道)と、社会システムとしての持続可能性という「異なるふたつの価値観が激しく衝突している」からです。具体的に3つの論点に分けて整理してみましょう。
①【称賛】目の前の命と尊厳を守った「緊急対応」への共感
賛成や称賛の声の根底にあるのは、「目の前で困窮している患者を見捨てなかった」という医療者に対する純粋な感動です。 糞尿まみれの環境に放置されれば、深刻な皮膚炎や感染症のリスクが跳ね上がります。また、何よりご本人の「人としての尊厳」が傷つけられた状態です。「本来の業務ではない」と目を背けるのは簡単ですが、ひとまずその日の命と衛生を守るために、緊急避難的に大掃除を決行した行動力と温かい善意は、医療の枠を超えたヒューマニティとして高く評価されるべき側面を持っています。
②【懸念】限られた公費と医療リソース。問われる「公平性」
一方で、批判的な意見の多くは「社会のシステム」という冷静な視点から来ています。 医師や看護師が提供する訪問診療・訪問看護には、国民の税金や保険料といった多額の「公費」が投入されています。高度な専門知識を持つ医療従事者が、本来の医療行為ではなく「無償の清掃作業」に何時間も費やすことは、限られた医療資源の適切な使い方と言えるのでしょうか。また、他の患者さんには提供できないサービスを特定の人にだけ行うのは、公的保険制度の「公平性」を歪めてしまうのではないかという現実的な懸念です。
③【批判】「あの先生はやってくれた」が現場を壊すという危惧
そして、現場の同業者たちが最も危惧しているのがこの点です。 「あのクリニックは、無料で大掃除までしてくれた」という事実が美談として広まると、「じゃあ、うちの親が粗相をしたときも片付けてもらえるはずだ」という過剰な期待を生み出しかねません。ただでさえ人手不足で激務の在宅医療・介護の現場において、こうした「制度外の善意」が暗黙のサービス(スタンダード)として求められるようになれば、真面目に働くスタッフほど疲弊し、結果的に地域全体の医療体制を壊してしまうリスクをはらんでいるのです。
掃除は誰の役割?医療・介護保険・自費サービスの「正しい線引き」
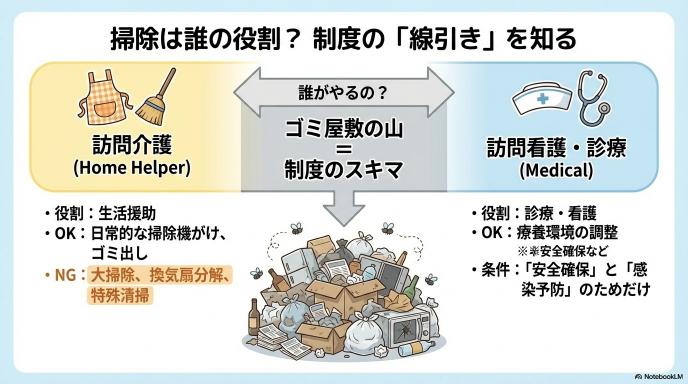
在宅ケアにおいて「誰がどこまで掃除をするのか」は、非常にデリケートな問題です。目の前の状況を善意だけで乗り切るのではなく、制度上のルールを知っておくことが、支援を長続きさせるための重要な鍵となります。
訪問介護(ホームヘルパー)で「できる掃除」と「できない掃除」
介護保険の「生活援助」としてヘルパーが行う掃除は、あくまで「日常生活の援助」に限られます。例えば、居室の掃除機がけやゴミ出し、一般的なトイレ掃除などは対象です。しかし、厚生労働省の基準では「日常的な家事の範囲を超えるもの」は原則として対象外となります。具体的には、家具の移動を伴う大掃除、換気扇の分解洗浄、そして足の踏み場もないような「ゴミ屋敷」レベルの特殊清掃などは、介護保険の限度額や業務範囲の観点から対応できないのがルールです。
医療職(訪問看護・訪問診療)が環境に介入する「正当な理由」
医療職の本来の業務は診療や看護ですが、患者さんの「安全確保」や「感染リスクの低減」が急務な場合は環境整備に介入します。例えば、ベッド周囲の衛生状態が著しく悪く、清潔な処置をする上で感染の危険がある場合などです。これは家事代行として掃除をしているのではなく、あくまで「安全に医療を提供するための土台作り」という位置づけになります。
「医療職による大掃除」が常態化することの深刻なリスク

もしも医療職による徹底的な清掃が常態化してしまうと、ケアの継続性が失われます。特定のスタッフだけが過重な負担を抱えるだけでなく、患者さんやご家族の中に「次もやってもらえる」「医療者に頼めばタダで片付く」という期待値の上昇を招きます。これはチーム医療の連携を乱し、結果的に本来必要な「命と向き合うための医療ケアの時間」を奪うことにつながってしまうのです。
現場のスタッフを悩ませる「線引きが難しい」3つのケース
ルールがあっても、現場では判断に迷う場面が多々あります。代表的なのが以下の3つです。
- ①便尿で足の踏み場がない: 感染リスクが極めて高く、スタッフ自身も安全に室内に立ち入れない状態。
- ②手洗い場が使えない: 処置前後の手洗いや医療器具の洗浄ができず、医療行為自体がストップしてしまう。
- ③ゴミで動線がない: 万が一の救急搬送時にストレッチャーが入らない、あるいは患者さん自身が転倒する重大なリスクがある。 こうした命や安全に関わる状況に直面したとき、医療者は「緊急避難としての最小限の清掃(感染防止や動線確保)」を行うことはあっても、それを「恒常的な家事代行」にしてはいけません。危機の連鎖を断ち切るための「一時的な止血」と、根本的な「生活の立て直し」は明確に分けて対応を考える必要があるのです。
部屋の衛生崩壊は「医療リスク」に直結する。不潔な環境がもたらす危険
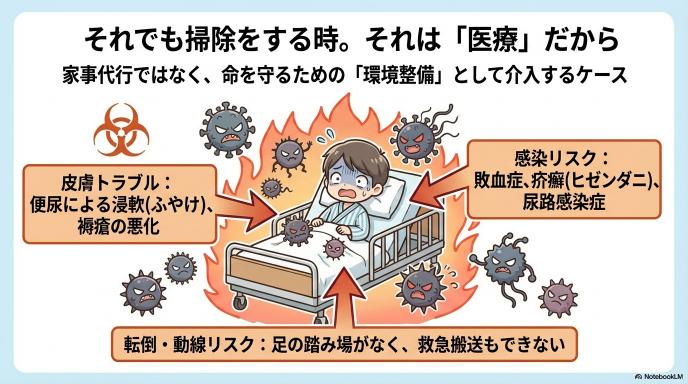
「部屋が汚いだけ」と侮ってはいけません。在宅ケアにおいて、生活環境の悪化はそのまま患者さんの命や病状の悪化に直結します。
皮膚トラブルや感染症の温床に。部屋の乱れは「病状の悪化」サイン
排泄物が放置された環境は、深刻な皮膚トラブルの引き金になります。尿や便による皮膚のふやけ(浸軟)やアルカリ性の刺激は、あっという間に皮膚をただれさせ、重度のおむつかぶれや褥瘡(床ずれ)の発生・悪化を招きます。また、大腸菌などによる尿路感染症や、不衛生な環境下での疥癬(ダニによる感染症)のリスクも急増します。看護師の視点では、部屋の不潔さは「次に起こるであろう重篤な疾患の予兆」として映るのです。
排泄トラブルは「疾患の症状」。本人の恥や罪悪感に寄り添うケア
トイレの失敗は、だらしなさではなく「疾患や身体機能低下による症状」です。認知機能の低下でトイレの場所がわからない、関節の痛みでズボンが下ろせないなど、理由は様々です。そして何より、ご本人が一番「失敗してしまった」という深い恥や罪悪感を抱え、絶望しています。ここで責めたり、事務的に処理して自尊心を傷つけたりせず、「病気のせいだから仕方ないですよ、一緒に綺麗にしましょうね」と心理的な安全基地を作ることが、その後のケアを受け入れてもらうための重要な第一歩となります。
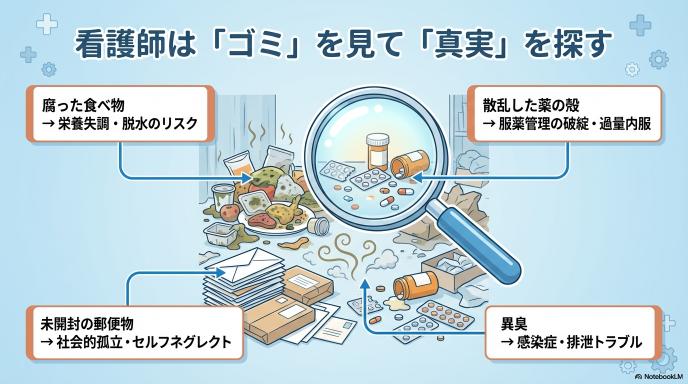
看護師が見逃したくない「生活崩壊(セルフネグレクト)」の兆候
部屋の荒れ具合は、水面下で起きている問題の氷山の一角です。看護師は、ゴミの山や異臭の中に「SOSのサイン」を探します。例えば、キッチンに腐った食べ物があれば「栄養失調や脱水」を疑い、テーブルに薬の空き殻が散乱していれば「服薬管理の破綻」を察知します。また、郵便物が溜まっていれば受診中断や社会的な孤立(セルフネグレクト)を疑います。単に部屋を綺麗にするだけでなく、その背景にある「命の危険」をアセスメント(評価)し、次の一手を打つことこそが、看護師が現場に入る最大の価値なのです。
再発防止の本題|“掃除したか”ではなく、仕組みに乗せ直す
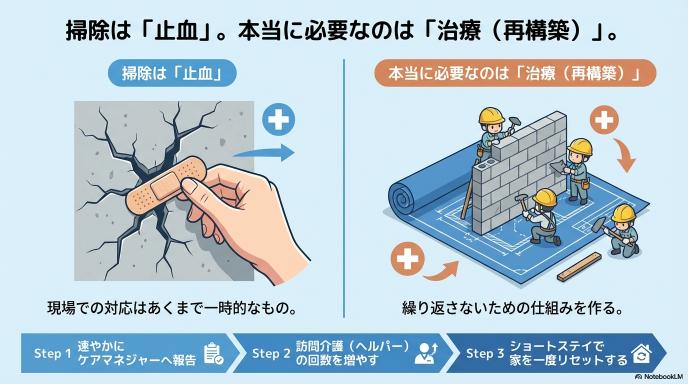
現場での緊急対応はあくまで「止血」です。本当に大切なのは、その後に同じことを繰り返さないための根本的な解決、つまり「多職種連携による仕組みの再構築」です。
最優先は「ケアマネ連携」と「サービス再設計」
衛生環境の崩壊を発見した際、現場の看護師や医師が取るべき最初の行動は「ケアマネジャーへの速やかな報告」です。現状のサービス利用枠では生活が破綻しているという事実を共有し、ケアプランの抜本的な見直しを依頼します。医療職が個人の善意でカバーし続けるのではなく、適切な介護サービスをパズルのように組み合わせて、持続可能な生活基盤を再設計することが最優先事項となります。
訪問介護(生活援助)・訪問看護・デイ・ショートの組み合わせ例
具体的には、以下のようにサービスを組み合わせて防波堤を作ります。まずは「訪問介護(生活援助)」の頻度を増やし、日常的な排泄物処理やゴミ出しの回数を確保します。それに加え、「訪問看護」で排便コントロール(便秘や下痢の予防)や内服管理を行い、排泄トラブルの根本原因にアプローチします。さらに、日中の見守りと入浴環境を確保するために「デイサービス」を導入したり、ご家族の疲弊解消や部屋の徹底清掃期間を作るために「ショートステイ」を活用したりするなど、チーム全体で多角的に介入していく手順が効果的です。
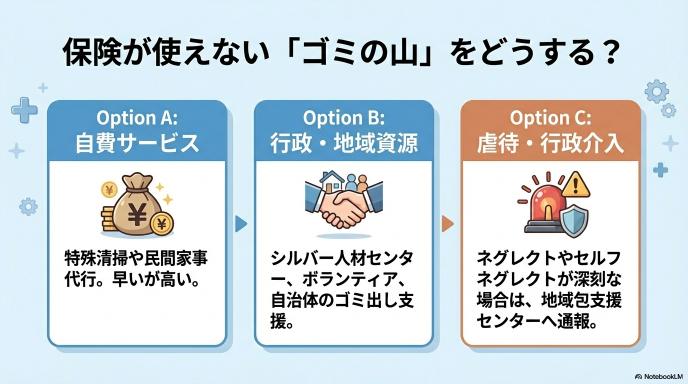
単発の徹底清掃はどうする?(自費清掃・地域資源・行政窓口)
介護保険ではカバーしきれない「長年蓄積したゴミの山」や「染み付いた排泄物の大掃除」は、別のルートで解決する必要があります。経済的な余裕があれば民間の「自費清掃サービス(特殊清掃やハウスクリーニング)」を手配します。費用捻出が難しい場合は、自治体の高齢者向けゴミ出し支援制度、シルバー人材センター、地域のボランティア団体などをケアマネジャーや地域包括支援センターと相談しながら活用し、まずは「ベースとなる清潔な環境」を一度リセットする働きかけを行います。
地域包括・行政につなぐべきサイン(ゴミ屋敷化、虐待リスク、判断力低下)
単なる「掃除が苦手」というレベルを超え、天井までゴミが積み上がるゴミ屋敷化、ご家族によるネグレクト(介護放棄)や虐待の疑い、あるいは本人の深刻な判断力低下(認知症の急激な進行)が見られる場合は、介護保険の枠組みだけでは対応できません。これらは「命に関わる社会問題」として、直ちに地域包括支援センターや行政の高齢者福祉窓口・虐待防止ネットワークへ通報・相談し、法的な介入や保護も含めた強力な支援体制へつなぐ必要があります。
看護師としての現場対応|その場で困らない実務チェックリスト

では、実際に訪問先で「足の踏み場もない状況」に直面したとき、現場の看護師はどう動くべきでしょうか。パニックにならず、安全かつ適切に対応するための実務チェックリストをまとめました。
訪問時の安全確保(感染対策・針刺し・滑倒・換気)
まずは自分自身の身を守ることが最優先です。ドアを開けて異臭や不衛生な環境を確認したら、すぐに十分な換気を行います。使い捨てのエプロンや手袋(PPE)を適切に装着し、感染対策を徹底してください。また、ゴミの中にインスリン注射などの使用済み針や割れたガラスが紛れ込んでいる「針刺し・切創リスク」、床にこぼれた尿や便による「滑倒リスク」に細心の注意を払い、安全な動線を確保してからケアに入ります。
「やる/やらない」を決める基準(最低限・緊急性・代替手段)
目の前の惨状にすべて手を出したくなりますが、医療職として介入する範囲には冷静な線引きが必要です。「これを放置すると今日明日の命や健康に関わるか(感染リスク・転倒リスク)」「安全な医療処置を行うための最低限のスペース確保か」という緊急性を基準にします。「後から来るヘルパーさんにお願いできる(代替手段がある)日常的な片付け」であれば、申し送りにとどめ、その場での過剰な介入は控える勇気も必要です。
記録のポイント(環境状況、本人の訴え、介入理由、連携内容)
緊急対応を行った際は、必ず客観的かつ詳細な記録を残します。「部屋が汚かった」という主観ではなく、「ベッド周囲〇メートルに便失禁の痕跡あり」「〇日分の弁当の空き容器が散乱」など環境状況を具体的に記します。さらに「自分ではどうにもできない」といった本人の悲痛な訴え、今回清掃に介入した医学的根拠(褥瘡・感染予防のため等)、そして「誰に・どう報告し・今後の対応をどう連携したか」を明確に記載することで、チーム全員の共通認識を作ります。
チーム内で共有したい“言語化テンプレ”
属人的なサービス(あの人はやってくれたのに)を防ぐためには、スタッフ間の申し送りや他職種への連携時に「ブレない表現」を使うことが効果的です。以下のフレーズをチーム内の共通言語として活用してみてください。
- 「今回は緊急避難として〇〇のみ実施しました」
- 「恒常対応は介護サービス・自費で再設計できるよう、ケアマネジャーへ依頼しました」
医療職と介護職のすれ違い。「ケアマネ仕事しろ」発言が炎上した理由

今回の騒動では、別の医師による「ケアマネ仕事しろよ」という派生発言が火に油を注ぎました。これに対し、全国のケアマネジャーから「現場の苦労を知らない」「私たちは何でも屋ではない」と悲痛な反発が相次いだのです。なぜ、医療と介護の間でこれほどの摩擦が起きてしまうのでしょうか。
ケアマネは「生活全般の総責任者」ではないという現実
医療職は時として、「患者の生活環境が乱れている=担当ケアマネジャーが動いていない・仕事をしていない」と直結させて考えがちです。しかし、ケアマネジャーの本来の業務は「介護保険サービスの調整係」であり、本人や家族の同意に基づいてケアプランを作成することです。決して「利用者の生活のすべてを管理し、不足があれば自ら手を動かして解決する総責任者」ではありません。この「役割に対する期待値のズレ」が、多職種連携における最大のすれ違いを生んでいます。
最も高いハードル。認知症患者の「支援拒否」という壁
ケアマネジャー側から多く上がったのが「支援を拒否しているケースにどう介入しろというのか」という切実な声です。認知症や精神疾患を抱える独居高齢者の場合、「家の中に他人が入る(ヘルパーや清掃業者)」こと自体を強硬に拒絶することが少なくありません。ケアマネジャーがどれだけ環境調整を試みても、本人の同意が得られずサービスを導入できない「手詰まり状態」は現場で頻発しています。その背景を知らずに「仕事をしていない」と切り捨てるのは、あまりにも現場の実情からかけ離れています。
「匙(さじ)を投げる」のではなく、どう巻き込むか
「自分たちの仕事ではないから」と、医療職からケアマネジャーへ一方的に丸投げ(匙を投げる)してしまえば、チーム連携は完全に崩壊します。医療職が見つけた「生活の破綻」は、ケアマネジャーにとってもサービスを見直すための重要なカード(根拠)になります。「ケアマネ何やってるの?」と責めるのではなく、「医療的な危機(感染・転倒リスク)が迫っているから、これを理由に一緒に本人を説得しましょう」と、互いの専門性を持ち寄って巻き込んでいく姿勢こそが求められているのです。
この話題を単なる「美談」や「切り捨て」で終わらせないために
SNSで大きな波紋を呼んだこの出来事は、一歩間違えると「誰かを叩いて終わる」だけの消費される話題になりかねません。在宅医療の未来を良くしていくために、発信する側・受け取る側が意識したい視点があります。
SNSや現場で語る際に避けたいNG表現(患者責め・職種責め・断定)
まず避けたいのは、「こんなになるまで放っておくなんて、だらしない」といった患者さんやご家族への**「患者責め」です。認知症や機能低下という背景を見落としてしまいます。また、「医師が掃除なんてするべきじゃない」「ケアマネは何をしていたんだ」といった「職種責め」**も本質からズレてしまいます。それぞれの職種が限られた制度と時間の中でギリギリの戦いをしているからです。「〇〇すべきだ」「〇〇は絶対におかしい」といった白黒つける断定的な表現は、複雑な在宅医療の現場には馴染みません。
私たちが本当に伝えるべきメッセージは「人」ではなく「構造」
特定の誰かの行動(善意で掃除をした医師、あるいは片付けられなかった患者さん)にフォーカスするのではなく、「なぜその状況が起きてしまったのか」という社会構造に目を向ける必要があります。高齢者の独居が増え、施設の待機列は長く、介護保険の枠組み(生活援助の限界)だけでは拾いきれない「制度のすきま」が確実に存在していること。この構造的な欠陥こそが、私たちが議論し、行政や社会全体に訴えかけていくべき本当のメッセージです。
読者への問い:あなたの現場では、誰が“すきま”を埋めている?
この記事を読んでくださっている医療・介護従事者の方、あるいはご家族を介護されている方にお聞きします。皆さんの目の前にある「制度のすきま」は、いま誰が埋めているでしょうか?現場の看護師のサービス残業ですか?遠方に住む家族の自己犠牲ですか?それとも、誰にも埋められずに放置され、限界点に近づいているでしょうか。この問いを一人ひとりが自分の身に引き寄せて考えることが、現状を変える第一歩になります。
まとめ|在宅の現実は複雑だからこそ、確かな「連携と線引き」が必要
訪問医による「汚部屋清掃」の投稿は、日本の在宅ケアが抱えるリアルな痛みを社会に共有してくれました。
目の前で尊厳を失いかけている患者さんを救った「緊急対応としての価値」は、医療者としての温かいヒューマニティであり、決して否定されるものではありません。しかし同時に、その善意が「過剰サービスの標準化」へとすり替わってしまえば、日本の地域医療・介護を支えるスタッフたちは次々と疲弊し、システム自体が崩壊してしまいます。
だからこそ必要なのは、現場の個人の自己犠牲に頼るのではなく、「次につなぐ仕組み」を徹底することです。緊急避難的な介入を行ったら、速やかにケアマネジャーへ報告し、地域包括支援センターや自費の清掃サービス、行政の支援へとバトンを渡していく。この「冷静な線引きと多職種連携」こそが、患者さんの生活を守り、そして支援する私たち自身の現場を守るための、最も誠実な答えなのだと思います。

■ 話題の一次情報
https://x.com/homecare_hinata/status/2024771011351118281
https://x.com/i/trending/2024837452217885138
■ 介護保険・訪問介護の線引き(公的根拠)
https://www.mhlw.go.jp/topics/kaigo/kaigi/050412/dl/9-3.pdf
https://www.mhlw.go.jp/shingi/2002/10/s1028-7d.html
https://www.kaigokensaku.mhlw.go.jp/publish/group2.html
https://www.mhlw.go.jp/content/12300000/000660330.pdf
■ 感染対策(訪問系サービスを含む)
https://www.mhlw.go.jp/content/12300000/000814179.pdf
■ 排泄トラブル(尿・便失禁)の根拠
https://www.ncgg.go.jp/hospital/iryokankei/documents/guidelines.pdf
https://www.pref.aichi.jp/uploaded/attachment/15.pdf
https://www.coloproctology.gr.jp/uploads/files/about/jscp_benshikkinguideline_kaiteian.pdf
■ 認知症ケア(排泄の生活課題として)
https://www.dcnet.gr.jp/pdf/download/support/research/center3/35/35.pdf
https://www.kaigo-soudan21.jp/column/detail/237/column0092
■ “ごみ屋敷”・多職種連携/行政の取組
https://web.pref.hyogo.lg.jp/kf05/documents/3gomitorikumijirei.pdf
(補助:掃除の具体例・大掃除が対象外になりやすい等の解説)
https://www.medicare-c.jp/column/410
https://odakyu-kurashisupport.jp/kurashinotasuke/life-support-articles/article-4698/

コメント